Статья
– заболевание сердца, обусловленное острой недостаточностью его кровоснабжения, с возникновением очага некроза в сердечной мышце; важнейшая клиническая форма ишемической болезни сердца.
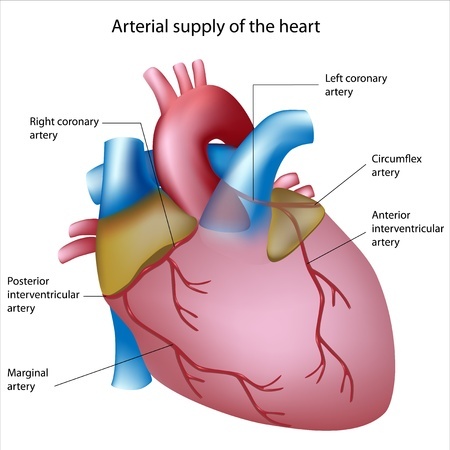
Непосредственной причиной инфаркта миокарда является острая ишемия миокарда, чаще всего вследствие разрыва или расщепления атеросклеротической бляшки с образованием тромба в коронарной артерии и повышением агрегации тромбоцитов.
Активированные тромбоциты могут выделять вазоактивные соединения, что приводит к сегментарному спазму вблизи атеросклеротической бляшки и усугублению ишемии миокарда. Возникающая при этом интенсивная боль вызывает выброс катехоламинов, развивается тахикардия, которая увеличивает потребность миокарда в кислороде и укорачивает время диастолического наполнения, усугубляя таким образом ишемию миокарда.
Другой «порочный круг» связан с локальным нарушением сократительной функции миокарда вследствие его ишемии, дилатацией левого желудочка и дальнейшим ухудшением коронарного кровообращения.
Началом инфаркта миокарда считают появление приступа интенсивной и продолжительной боли за грудиной или в левой половине грудной клетки. Больные описывают боль как сжимающую, давящую, раздирающую, жгучую. Обычно она иррадиирует в левое плечо, руку, лопатку. Нередко при инфаркте в отличие от приступа стенокардии боль распространяется вправо от грудины, иногда захватывает подложечную область и «отдает» в обе лопатки.
Интенсивность боли при инфаркте значительно превышает таковую при обычной стенокардии; длительность её исчисляется десятками минут, часами, а иногда сутками (ангинозный статус). В течение приступа бывают периоды некоторого ослабления боли, однако полностью она не исчезает и после непродолжительного периода затихания возобновляется с новой силой. Повторный, многократный приём нитроглицерина при инфаркте миокарда боль не снимает.
Часто болевой приступ сопровождается страхом смерти. При обследовании обращает внимание беспокойное поведение больного в начальном периоде болевого приступа. Такая картина характерна для классического ангинозного варианта начала инфаркта миокарда.
При гастралгическом варианте инфаркта миокарда боль локализуется в подложечной области. Трудность диагностики этого варианта усугубляется тем, что нередко наблюдаются и желудочно-кишечные расстройства (рвота, вздутие живота, явления пареза кишечника).
Гастралгический вариант часто встречается при инфаркте задней стенки левого желудочка.
В некоторых случаях, особенно у пожилых людей с выраженным кардиосклерозом, болевой синдром отсутствует или выражен незначительно.
Ведущим клиническим проявлением острого инфаркта миокарда служит приступ удушья – сердечной астмы, – такие случаи относятся к астматическому варианту начала инфаркта миокарда. Больной принимает возвышенное положение, ловит ртом воздух, кожа приобретает синюшный оттенок, покрывается крупными каплями пота. Частота дыхания достигает 30–40 в 1 мин. Дыхание становится клокочущим, над легкими выслушиваются обильные влажные крупнопузырчатые хрипы, появляется кашель, иногда с пенистой розовой мокротой. Сердце увеличивается влево.
 Иногда инфаркт миокарда дебютирует пароксизмальным нарушением ритма, чаще желудочковой тахикардией или мерцанием предсердий. Иногда болевой синдром при этом отступает на второй план или отсутствует (аритмическая форма инфаркта миокарда).
Иногда инфаркт миокарда дебютирует пароксизмальным нарушением ритма, чаще желудочковой тахикардией или мерцанием предсердий. Иногда болевой синдром при этом отступает на второй план или отсутствует (аритмическая форма инфаркта миокарда).
Инфаркт миокарда может начинаться или сочетаться с картиной острой мозговой сосудистой катастрофы, выраженной в спутанности сознания и расстройствах речи (церебральная форма). В основе церебральной симптоматики лежат нарушения мозгового кровообращения вследствие уменьшения сердечного выброса и спазма сосудов мозга.
При инфаркте миокарда, не осложненном сосудистой и сердечной недостаточностью, обычные методы обследования могут не обнаружить существенных отклонений от нормы. В начальном периоде болевого приступа в таких случаях отмечаются умеренная брадикардия и повышение АД, в дальнейшем сменяющиеся тахикардией и иногда снижением систолического давления с соответствующим уменьшением пульсового давления. Гипотония и брадикардия при затянувшемся болевом приступе могут быть проявлениями рефлекторного шока. Границы сердца и звучность тонов могут не претерпевать изменений. Внезапное появление систолического шума может свидетельствовать об инфаркте сосочковой мышцы с развитием митральной недостаточности либо о разрыве межжелудочковой перегородки.
Определенное диагностическое значение в распознавании инфаркта нередко имеет появление в конце болевого приступа шума трения перикарда. Обширные, захватывающие всю глубину мышцы сердца (трансмуральные) инфаркты часто вызывают грубые нарушения в работе аппарата кровообращения. Нарушение сократительной способности левого желудочка сердца вследствие некроза участка мышцы при инфаркте может вести к развитию острой левожелудочковой недостаточности. Клиническим ее проявлением служит приступ тягостной инспираторной одышки – сердечной астмы или отека легких.
Иногда при обширном инфаркте передней стенки видна патологическая пульсация прекордиальной области, обусловленная формированием острой аневризмы сердца. Обычно определяется тахикардия, тоны сердца становятся глухими, нередко выслушивается ритм галопа. АД чаще повышено, однако в некоторых случаях удушье сопровождается падением АД, и такое сочетание прогностически крайне неблагоприятно.
Недостаточность левого желудочка при остром инфаркте не всегда проявляется яркой картиной сердечной астмы. Во многих случаях отмечаются только умеренный цианоз, небольшая одышка и застойные влажные хрипы над нижнезадними отделами легких в сочетании с тахикардией и ритмом галопа. Нередко подобная симптоматика предшествует появлению удушья.
Практически важно помнить, что при всяком приступе сердечной астмы у пожилых людей следует подозревать развитие инфаркта миокарда как причину острой левожелудочковой недостаточности.
В острейшем периоде инфаркта миокарда возможна внезапная клиническая смерть вследствие фибрилляции желудочков (реже асистолии).
Желудочковые эктопические аритмии в первые часы после острого приступа часто отражают восстановление проходимости венечной артерии (лизис тромба), наступившее либо спонтанно, либо под действием тромболитической терапии (стрептокиназа и другие тромболитические препараты).
Помимо острой левожелудочковой недостаточности с развитием отека легких и нарушений ритма, течение острой стадии инфаркта миокарда может осложниться кардиогеныым шоком, в происхождении которого основное значение имеют резкое ослабление сократительной способности миокарда (при пораже нии примерно 40% миокарда левого желудочка) и падение тонуса периферических сосудов. При осмотре состояние больного тяжелое, черты лица заострены, кожа бледная, иногда с цианотичной мраморностью, покрыта мелким потом, пульс частый, малый, иногда нитевидный, АД ниже 90/60 мм рт. ст., а иногда не определяется.
Развитие кардиогенного шока при инфаркте миокарда значительно ухудшает прогноз (летальность составляет около 80%).
В остром периоде наблюдаются повышение температуры тела (со 23х сут); лейкоцитоз, сменяющийся стойким повышением СОЭ; в сыворотке крови – преходящий прирост гликемии, азотемии, уровня фибриногена, активности ферментов – креатинфосфокиназы и ее миокардиального изофермента (в пределах первых 48 ч), АCАТ (в пределах 72 ч), ЛДГ и ее изофермента ЛДГ1 (в пределах 5 сут); эпистенокардический перикардит (боль в области грудины, особенно при дыхании, нередко шум трения перикарда, выслушиваемый у левого края грудины).
В диагностике инфаркта миокарда огромное значение имеет электрокардиографическое исследование, помогающее не только поставить диагноз, но и определить локализацию инфаркта миокарда, обширность, глубину и зачастую стадию процесса. Изменения на ЭКГ при инфаркте миокарда заключаются в дугообразном подъеме сегмента ST, так что нисходящее колено зубца R не доходит до изоэлектрической линии, переходит, описывая типичную кривую, в зубец Т. В дальнейшем появляются уширенные (не менее 0,04 с) зубцы Q, снижается амплитуда зубцов R или возникает QS-форма желудочкового комплекса (иногда лишь спустя 24-48 ч и даже 3-5 дней от начала инфаркта миокарда).
При нетрансмуральном инфаркте миокарда (инфаркте миокарда без зубца Q) изменения ЭКГ ограничиваются депрессией сегмента ST или формированием глубоких «коронарных» зубцов Т в нескольких отведениях.
При инфаркте передней стенки изменения выявляются в I и II стандартных отведениях, усиленном отведении от левой руки (aVL) и соответствующих грудных отведениях.
При высоком боковом инфаркте миокарда изменения могут регистрироваться только в отведении aVL и для подтверждения диагноза необходимо снять высокие грудные отведения.
При инфаркте задней стенки эти изменения обнаруживаются во II, III стандартных отведениях и усиленном отведении от правой ноги (aVF).
При инфаркте миокарда высоких отделов задней стенки левого желудочка (заднебазальном) изменения в стандартных отведениях не регистрируются, диагноз устанавливают на основании высоких зубцов R и Т в отведениях V1-V2.
Около 1/4 всех крупноочаговых инфарктов миокарда либо не сопровождаются убедительными изменениями на ЭКГ (особенно при повторных инфарктах, при внутрижелудочковых блокадах), либо такие изменения выявляются лишь в дополнительных отведениях.
Диагностически доказательны не изменения на одной ЭКГ, а только определенная последовательность изменений комплекса QRS и сегмента ST, зарегистрированная на серии ЭКГ.
Осложнения Инфаркта миокарда
Осложнения госпитального периода инфаркта миокарда: эйфория, некритичное поведение, вплоть до психотического состояния; возобновление болей в груди вследствие рецидива инфаркта, появления фибринозного перикардита, резких колебаний частоты и регулярности ритма сердца, присоединения инфаркта легкого (плеврит!), внешний разрыв миокарда; пароксизмы тахиаритмии, а также ранние (вблизи зубца Т предшествующего комплекса) политопные и групповые желудочковые экстрасистолы; атриовентрикулярная блокада И–III степени; синдром слабости синусового узла; аневризма левого желудочка; внезапная смерть (аритмия терминального характера или разрыв сердца с гемотампонадой перикарда); острая сердечная недостаточность; кардиогенный шок; тромбоэмболии в системе легочной артерии.
Редкие осложнения: эмболический инфаркт головного мозга; тромбоэмболии ветвей брыжеечной артерии; профузное кровотечение из острых трофических язв слизистой оболочки желудка, кишечника; острое расширение желудка; эмболия артерий нижних конечностей; «постинфарктный синдром» (синдром Дресслера); разрыв межжелудочковой перегородки; разрыв папиллярной мышцы.
Сердечная недостаточность нередко проявляется впервые лишь тогда, когда больной начинает ходить, и оказывается причиной «поздних» инфарктов легких (тромбоэмболия ветвей легочной артерии).
Диагноз инфаркта миокарда доказателен при наличии у больного по меньшей мере двух из следующих клинических признаков: характерный ангинозный приступ, гиперферментемия в типичные сроки, характерные изменения на ЭКГ. Типичная клиническая картина болевого приступа с появлением (в характерной последовательности) лейкоцитоза, гипертермии, увеличенной СОЭ, признаков перикардита заставляет предполагать инфаркт миокарда и проводить соответствующее лечение больного даже в том случае, если на ЭКГ отсутствуют доказательные для инфаркта изменения.
Диагноз подтверждается анализом дальнейшего течения болезни (выявление гиперферментемии, осложнений, в особенности левожелудочковой недостаточности). Подобным же образом обосновывается ретроспективное диагностическое предположение об инфаркте миокарда, осложняющем течение других болезней или послеоперационного периода.
При затяжном болевом синдроме и отсутствии динамики на ЭКГ для уточнения диагноза проводится эхокардиография, позволяющая выявить локальные нарушения сократимости миокарда.
Для диагноза мелкоочагового инфаркта необходимо наличие у больного названных выше 3 компонентов, но интенсивность и продолжительность болевого приступа, реактивные сдвиги со стороны крови, температуры тела, активности ферментов сыворотки, а также изменения ЭКГ выражены обычно в меньшей степени. Достоверность диагноза, основанного лишь на появлении отрицательных зубцов Т на ЭКГ в отсутствие убедительных клинико-лабораторных данных, сомнительна. Как правило, мелкоочаговый инфаркт наблюдается у лиц, много лет страдающих ишемической болезнью сердца и кардиосклерозом с различными его осложнениями, число и тяжесть которых, а также склонность к рецидивированию возрастают с присоединением инфаркта.
Если же мелкоочаговый инфаркт миокарда возникает в ранней, начальной фазе ишемической болезни сердца, то нередко он оказывается предвестником тяжелого трансмурального инфаркта, развивающегося несколько дней или недель спустя. Этими двумя особенностями определяются клиническая и прогностическая оценка мелкоочагового инфаркта и выбор тактики лечения.

Дифференциальный диагноз инфаркта миокарда проводят с перикардитом, эмболией легочных артерий, спонтанным пневмотораксом, массивным внутренним кровотечением, острым панкреатитом, расслаивающей гематомой аорты. Мелкоочаговый инфаркт миокарда отличают от коронарогенной очаговой дистрофии миокарда, от дисгормональной (климактерической) кардионатии.
Неотложные мероприятия в острой стадии неосложненного инфаркта миокарда направлены на купирование болевого синдрома, уменьшение работы сердца и потребности миокарда в кислороде, ограничение размеров инфаркта миокарда, лечение и профилактику его осложнений.
Купирование болевого приступа при остром инфаркте миокарда – одна из важнейших задач, поскольку боль вызывает активацию симпатоадреналовой системы, и соответственно, повышение сосудистого сопротивления, частоты и силы сердечных сокращений. Все это обусловливает повышение потребности миокарда в кислороде и усугубление ишемии. Общепринятая тактика следующая: если предварительный повторный прием нитроглицерина (по 0,0005 г под язык) боль не снял, необходима терапия наркотическими анальгетиками.
Препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, обладающий анальгетическим, седативным действием и благоприятным влиянием на гемодинамику вследствие вазодидатирующих свойств: 1 мл 1% раствора разводят изотоническим раствором хлорида натрия до 20 мл (при этом 1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят в/в дробно, 25 мг каждые 5-15 мин до полного устранения болевого синдрома либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты).
Не рекомендуется вводить более 60 мг морфина в течение 12 ч. Внутривенное введение атропина в дозе 0,5 мг позволяет сгладить вагомиметические эффекты морфина на сердечный ритм и АД (брадикардию и гипотензию) и купирует тошноту и рвоту, иногда возникающие при в/в введении морфина.
Для лечения рвоты более безопасно в/в введение 10-20 мг метоклопрамида (церукала, реглана).
Угнетение дыхательного центра развивается через 7 мин. после в/в введения морфина, сохраняется около 15 мин и проявляется нарушением частоты, глубины и ритма дыхательных движений. Если пациент в сознании, можно контролировать его дыхание, громко командуя: «вдох, выдох». При значительном угнетении дыхания используется налоксон, однако он блокирует не только влияние морфина на дыхательный центр, но и обезболивающее действие препарата.
Иногда ангинозные боли удается снять только применением наркоза с закисью азота, обладающей седативным и анальгезирующим действием, в смеси с кислородом. Начинают с ингаляции кислорода в течение 13 мин., затем используется закись азота (20%) с кислородом (80%) с постепенным повышением концентрации закиси азота до 80%; после засыпания больного переходят на поддерживающую концентрацию газов – по 50%. Закись азота не влияет на функцию левого желудочка. Возникновение побочных эффектов – тошноты, рвоты, возбуждения или спутанности сознания – является показанием для уменьшения концентрации закиси азота или отмены ингаляции.
При выходе из наркоза ингалируют чистый кислород в течение 10 мин. для предупреждения артериальной гипоксемии. Вообще, кислородотерапия показана в первые 23 ч всем пациентам при остром инфаркте миокарда в связи с частым развитием гипоксемии даже при неосложненном течении заболевания и особенно необходима при застое в малом круге кровообращения. Ингаляция увлажненного кислорода через носовой катетер проводится со скоростью 4 л/мин.
Для восстановления коронарного кровотока в острейшей стадии инфаркта миокарда при отсутствии противопоказаний используют системный тромболизис. Внутривенное введение тромболитических средств не требует каких-либо сложных врачебных манипуляций, специального оборудования и достаточно эффективно, если начато в первые часы заболевания (оптимально – на догоспитальном этапе).
Установлены следующие показания к назначению тромболитиков при остром инфаркте миокарда: 1) сроки – менее 12 ч от начала возникновения болевого синдрома (чем раньше начат тромболизис, тем больше процент восстановления кардиомиоцитов, тем ниже летальность); 2) ишемия миокарда (ангинозный приступ) сохраняется более 30 мин несмотря на прием нитроглицерина; 3) подъем ST более 0,1 мВ по крайней мере в двух стандартных отведениях ЭКГ и более 0,2 мВ в двух смежных грудных отведениях (т. е. признаки острейшей стадии крупноочагового инфаркта миокарда), либо остро возникшая блокада левой ножки пучка Гиса, маскирующая очаговые изменения на ЭКГ.
Основные противопоказания к назначению тромболитической терапии подразделяют на абсолютные и относительные.
Абсолютные противопоказания: тяжелая травма, хирургическое вмешательство или травма головы в предшествующие 3 мес., желудочно-кишечное либо другое внутреннее кровотечение (легочное, маточное, гематурия и др. – за исключением менструального) в течение предшествующего месяца, геморрагический инсульт в анамнезе или любой другой инсульт в течение предшествующего года, склонность к кровотечениям, подозрение на расслаивающую аневризму аорты.
Относительные противопоказания: преходящее нарушение мозгового кровообращения в течение предшествующих 6 мес., любая внутричерепная патология, не являющаяся абсолютным противопоказанием, обострение язвенной болезни желудка или двенадцатиперстной кишки, лечение непрямыми антикоагулянтами, беременность, пункция сосудов, не поддающихся прижатию, травматичная или длительная (более 10 мин) реанимация, тяжелая артериальная гипертензия, рефрактерная к терапии, недавнее лечение патологии сетчатки лазером, беременность.
Для тромболитической терапии наиболее часто используется стрептокиназа. Преимуществами ее являются наименьшая вероятность внутричерепного кровоизлияния (препарат выбора у пожилых пациентов и при артериальной гипертензии); отсутствие необходимости лабораторного контроля (если не проводится гепаринотерапия), а также относительно невысокая стоимость. К недостаткам стрептокиназы относятся антигенные свойства, она чаще других тромболитиков вызывает аллергические реакции, гипотонию и брадикардию.
Методика внутривенного введения стрептокиназы: стрептокиназу вводят только через периферические вены, попытки катетеризации центральных вен недопустимы; перед инфузией возможно в/в введение 56 мл 25% сульфата магния, либо 10 мл кормагиезина – 200 в/в струйно, медленно (за 5 мин); «нагрузочная» доза аспирина (250-300 мг – разжевать.) дается всегда, за исключением случаев, когда аспирин противопоказан (аллергические и псевдоаллергические реакции); 1 500 000 ИЕ стрептокиназы разводят в 100 мл изотонического раствора хлорида натрия и вводят в/в за 30 мин.
Одновременного назначения гепарина при использовании стрептокиназы не требуется – предполагают, что стрептокиназа сама обладает антикоагуляционными и антиагрегационными свойствами. Показано, что внутривенное введение гепарина не снижает летальность и частоту рецидивов инфаркта миокарда, а эффективность его подкожного применения сомнительна. Если гепарин по каким-либо причинам был введен ранее, это не является препятствием к проведению тромболизиса.
Рекомендуется назначение гепарина через 4 ч после прекращения инфузии стрептокиназы. Рекомендовавшееся ранее использование гидрокортизона для профилактики анафилаксии признано не только малоэффективным, но и небезопасным в острейшей стадии инфаркта миокарда (глюкокортикоиды увеличивают риск разрыва миокарда).
К основным осложнениям тромболизиса относятся, в первую очередь, кровотечения (в т. ч. наиболее грозные – внутричерепные), развивающиеся вследствие угнетения процессов свертывания крови и лизиса кровяных сгустков. Риск развития инсульта при системном тромболизисе составляет 0,5-1,5%, обычно инсульт развивается в 1е сутки после проведения тромболизиса.
Для остановки незначительного кровотечения (из места пункции, изо рта, носа) достаточно сдавления кровоточащего участка. При более значимых кровотечениях (желудочно-кишечном, внутричерепном) необходима внутривенная инфузия аминокапроновой кислоты – 100 мл 5% раствора вводят в течение 30 мин и далее 1 г/ч до остановки кровотечения, или транексамовой кислоты по 11,5 г 34 раза в сутки в/в капельно; кроме того, эффективно переливание свежезамороженной плазмы.
Следует однако помнить о том, что при использовании антифибринолитических средств возрастает риск реокклюзии коронарной артерии и реинфаркта, поэтому применять их необходимо лишь при угрожающих жизни кровотечениях.
Типичными осложнениями эффективного тромболизиса являются аритмии, возникающие после восстановления коронарного кровообращения (реперфузионные). Не требуют интенсивной терапии медленный узловой или желудочковый ритм (при частоте сердечных сокращений менее 120 в 1 мин и стабильной гемодинамике); наджелудочковая и желудочковая экстрасистолия (в том числе аллоритмированная); атриовентрикулярная блокада I и II (типа Мобитц I) степени.
Требуют неотложной терапии фибрилляция желудочков (необходимы дефибрилляция, комплекс стандартных реанимационых мероприятий); двунаправленная веретенообразная желудочковая тахикардия типа «пируэт» (показаны дефибрилляция, введение сульфата магния внутривенно струйно); иные разновидности желудочковой тахикардии (используют введение лидокаина либо проводят кардиоверсию); стойкая суправентрикулярная тахикардия (купируется в/в струйным введением верапамила или новокаинамида); атриовентрикулярная блокада II (типа Мобитц II) и III степени, синоатриальная блокада (внутривенно струйно вводят атропин в дозе до 2,5 мг, при необходимости проводят экстренную электрокардиостимуляцию).

Патогенез Инфаркта миокарда
Непосредственной причиной инфаркта миокарда является острая ишемия миокарда, чаще всего вследствие разрыва или расщепления атеросклеротической бляшки с образованием тромба в коронарной артерии и повышением агрегации тромбоцитов.
Активированные тромбоциты могут выделять вазоактивные соединения, что приводит к сегментарному спазму вблизи атеросклеротической бляшки и усугублению ишемии миокарда. Возникающая при этом интенсивная боль вызывает выброс катехоламинов, развивается тахикардия, которая увеличивает потребность миокарда в кислороде и укорачивает время диастолического наполнения, усугубляя таким образом ишемию миокарда.
Другой «порочный круг» связан с локальным нарушением сократительной функции миокарда вследствие его ишемии, дилатацией левого желудочка и дальнейшим ухудшением коронарного кровообращения.
Симптомы и течение Инфаркта миокарда
Началом инфаркта миокарда считают появление приступа интенсивной и продолжительной боли за грудиной или в левой половине грудной клетки. Больные описывают боль как сжимающую, давящую, раздирающую, жгучую. Обычно она иррадиирует в левое плечо, руку, лопатку. Нередко при инфаркте в отличие от приступа стенокардии боль распространяется вправо от грудины, иногда захватывает подложечную область и «отдает» в обе лопатки.
Интенсивность боли при инфаркте значительно превышает таковую при обычной стенокардии; длительность её исчисляется десятками минут, часами, а иногда сутками (ангинозный статус). В течение приступа бывают периоды некоторого ослабления боли, однако полностью она не исчезает и после непродолжительного периода затихания возобновляется с новой силой. Повторный, многократный приём нитроглицерина при инфаркте миокарда боль не снимает.
Часто болевой приступ сопровождается страхом смерти. При обследовании обращает внимание беспокойное поведение больного в начальном периоде болевого приступа. Такая картина характерна для классического ангинозного варианта начала инфаркта миокарда.
При гастралгическом варианте инфаркта миокарда боль локализуется в подложечной области. Трудность диагностики этого варианта усугубляется тем, что нередко наблюдаются и желудочно-кишечные расстройства (рвота, вздутие живота, явления пареза кишечника).
Гастралгический вариант часто встречается при инфаркте задней стенки левого желудочка.
В некоторых случаях, особенно у пожилых людей с выраженным кардиосклерозом, болевой синдром отсутствует или выражен незначительно.

Инфаркт миокарда может начинаться или сочетаться с картиной острой мозговой сосудистой катастрофы, выраженной в спутанности сознания и расстройствах речи (церебральная форма). В основе церебральной симптоматики лежат нарушения мозгового кровообращения вследствие уменьшения сердечного выброса и спазма сосудов мозга.
При инфаркте миокарда, не осложненном сосудистой и сердечной недостаточностью, обычные методы обследования могут не обнаружить существенных отклонений от нормы. В начальном периоде болевого приступа в таких случаях отмечаются умеренная брадикардия и повышение АД, в дальнейшем сменяющиеся тахикардией и иногда снижением систолического давления с соответствующим уменьшением пульсового давления. Гипотония и брадикардия при затянувшемся болевом приступе могут быть проявлениями рефлекторного шока. Границы сердца и звучность тонов могут не претерпевать изменений. Внезапное появление систолического шума может свидетельствовать об инфаркте сосочковой мышцы с развитием митральной недостаточности либо о разрыве межжелудочковой перегородки.
Определенное диагностическое значение в распознавании инфаркта нередко имеет появление в конце болевого приступа шума трения перикарда. Обширные, захватывающие всю глубину мышцы сердца (трансмуральные) инфаркты часто вызывают грубые нарушения в работе аппарата кровообращения. Нарушение сократительной способности левого желудочка сердца вследствие некроза участка мышцы при инфаркте может вести к развитию острой левожелудочковой недостаточности. Клиническим ее проявлением служит приступ тягостной инспираторной одышки – сердечной астмы или отека легких.
Недостаточность левого желудочка при остром инфаркте не всегда проявляется яркой картиной сердечной астмы. Во многих случаях отмечаются только умеренный цианоз, небольшая одышка и застойные влажные хрипы над нижнезадними отделами легких в сочетании с тахикардией и ритмом галопа. Нередко подобная симптоматика предшествует появлению удушья.
Практически важно помнить, что при всяком приступе сердечной астмы у пожилых людей следует подозревать развитие инфаркта миокарда как причину острой левожелудочковой недостаточности.
В острейшем периоде инфаркта миокарда возможна внезапная клиническая смерть вследствие фибрилляции желудочков (реже асистолии).
Желудочковые эктопические аритмии в первые часы после острого приступа часто отражают восстановление проходимости венечной артерии (лизис тромба), наступившее либо спонтанно, либо под действием тромболитической терапии (стрептокиназа и другие тромболитические препараты).
Помимо острой левожелудочковой недостаточности с развитием отека легких и нарушений ритма, течение острой стадии инфаркта миокарда может осложниться кардиогеныым шоком, в происхождении которого основное значение имеют резкое ослабление сократительной способности миокарда (при пораже нии примерно 40% миокарда левого желудочка) и падение тонуса периферических сосудов. При осмотре состояние больного тяжелое, черты лица заострены, кожа бледная, иногда с цианотичной мраморностью, покрыта мелким потом, пульс частый, малый, иногда нитевидный, АД ниже 90/60 мм рт. ст., а иногда не определяется.

Прогноз Инфаркта миокарда
Развитие кардиогенного шока при инфаркте миокарда значительно ухудшает прогноз (летальность составляет около 80%).
В остром периоде наблюдаются повышение температуры тела (со 23х сут); лейкоцитоз, сменяющийся стойким повышением СОЭ; в сыворотке крови – преходящий прирост гликемии, азотемии, уровня фибриногена, активности ферментов – креатинфосфокиназы и ее миокардиального изофермента (в пределах первых 48 ч), АCАТ (в пределах 72 ч), ЛДГ и ее изофермента ЛДГ1 (в пределах 5 сут); эпистенокардический перикардит (боль в области грудины, особенно при дыхании, нередко шум трения перикарда, выслушиваемый у левого края грудины).
Диагноз Инфаркта миокарда
В диагностике инфаркта миокарда огромное значение имеет электрокардиографическое исследование, помогающее не только поставить диагноз, но и определить локализацию инфаркта миокарда, обширность, глубину и зачастую стадию процесса. Изменения на ЭКГ при инфаркте миокарда заключаются в дугообразном подъеме сегмента ST, так что нисходящее колено зубца R не доходит до изоэлектрической линии, переходит, описывая типичную кривую, в зубец Т. В дальнейшем появляются уширенные (не менее 0,04 с) зубцы Q, снижается амплитуда зубцов R или возникает QS-форма желудочкового комплекса (иногда лишь спустя 24-48 ч и даже 3-5 дней от начала инфаркта миокарда).
При нетрансмуральном инфаркте миокарда (инфаркте миокарда без зубца Q) изменения ЭКГ ограничиваются депрессией сегмента ST или формированием глубоких «коронарных» зубцов Т в нескольких отведениях.
При инфаркте передней стенки изменения выявляются в I и II стандартных отведениях, усиленном отведении от левой руки (aVL) и соответствующих грудных отведениях.
При высоком боковом инфаркте миокарда изменения могут регистрироваться только в отведении aVL и для подтверждения диагноза необходимо снять высокие грудные отведения.
При инфаркте задней стенки эти изменения обнаруживаются во II, III стандартных отведениях и усиленном отведении от правой ноги (aVF).
При инфаркте миокарда высоких отделов задней стенки левого желудочка (заднебазальном) изменения в стандартных отведениях не регистрируются, диагноз устанавливают на основании высоких зубцов R и Т в отведениях V1-V2.
Около 1/4 всех крупноочаговых инфарктов миокарда либо не сопровождаются убедительными изменениями на ЭКГ (особенно при повторных инфарктах, при внутрижелудочковых блокадах), либо такие изменения выявляются лишь в дополнительных отведениях.
Диагностически доказательны не изменения на одной ЭКГ, а только определенная последовательность изменений комплекса QRS и сегмента ST, зарегистрированная на серии ЭКГ.
Осложнения Инфаркта миокарда
Осложнения госпитального периода инфаркта миокарда: эйфория, некритичное поведение, вплоть до психотического состояния; возобновление болей в груди вследствие рецидива инфаркта, появления фибринозного перикардита, резких колебаний частоты и регулярности ритма сердца, присоединения инфаркта легкого (плеврит!), внешний разрыв миокарда; пароксизмы тахиаритмии, а также ранние (вблизи зубца Т предшествующего комплекса) политопные и групповые желудочковые экстрасистолы; атриовентрикулярная блокада И–III степени; синдром слабости синусового узла; аневризма левого желудочка; внезапная смерть (аритмия терминального характера или разрыв сердца с гемотампонадой перикарда); острая сердечная недостаточность; кардиогенный шок; тромбоэмболии в системе легочной артерии.
Редкие осложнения: эмболический инфаркт головного мозга; тромбоэмболии ветвей брыжеечной артерии; профузное кровотечение из острых трофических язв слизистой оболочки желудка, кишечника; острое расширение желудка; эмболия артерий нижних конечностей; «постинфарктный синдром» (синдром Дресслера); разрыв межжелудочковой перегородки; разрыв папиллярной мышцы.
Диагноз инфаркта миокарда доказателен при наличии у больного по меньшей мере двух из следующих клинических признаков: характерный ангинозный приступ, гиперферментемия в типичные сроки, характерные изменения на ЭКГ. Типичная клиническая картина болевого приступа с появлением (в характерной последовательности) лейкоцитоза, гипертермии, увеличенной СОЭ, признаков перикардита заставляет предполагать инфаркт миокарда и проводить соответствующее лечение больного даже в том случае, если на ЭКГ отсутствуют доказательные для инфаркта изменения.
Диагноз подтверждается анализом дальнейшего течения болезни (выявление гиперферментемии, осложнений, в особенности левожелудочковой недостаточности). Подобным же образом обосновывается ретроспективное диагностическое предположение об инфаркте миокарда, осложняющем течение других болезней или послеоперационного периода.
При затяжном болевом синдроме и отсутствии динамики на ЭКГ для уточнения диагноза проводится эхокардиография, позволяющая выявить локальные нарушения сократимости миокарда.
Диагноз Мелкоочагового инфаркта
Для диагноза мелкоочагового инфаркта необходимо наличие у больного названных выше 3 компонентов, но интенсивность и продолжительность болевого приступа, реактивные сдвиги со стороны крови, температуры тела, активности ферментов сыворотки, а также изменения ЭКГ выражены обычно в меньшей степени. Достоверность диагноза, основанного лишь на появлении отрицательных зубцов Т на ЭКГ в отсутствие убедительных клинико-лабораторных данных, сомнительна. Как правило, мелкоочаговый инфаркт наблюдается у лиц, много лет страдающих ишемической болезнью сердца и кардиосклерозом с различными его осложнениями, число и тяжесть которых, а также склонность к рецидивированию возрастают с присоединением инфаркта.
Если же мелкоочаговый инфаркт миокарда возникает в ранней, начальной фазе ишемической болезни сердца, то нередко он оказывается предвестником тяжелого трансмурального инфаркта, развивающегося несколько дней или недель спустя. Этими двумя особенностями определяются клиническая и прогностическая оценка мелкоочагового инфаркта и выбор тактики лечения.

Дифференциальный диагноз Инфаркта миокарда
Дифференциальный диагноз инфаркта миокарда проводят с перикардитом, эмболией легочных артерий, спонтанным пневмотораксом, массивным внутренним кровотечением, острым панкреатитом, расслаивающей гематомой аорты. Мелкоочаговый инфаркт миокарда отличают от коронарогенной очаговой дистрофии миокарда, от дисгормональной (климактерической) кардионатии.
Неотложные мероприятия в острой стадии неосложненного инфаркта миокарда направлены на купирование болевого синдрома, уменьшение работы сердца и потребности миокарда в кислороде, ограничение размеров инфаркта миокарда, лечение и профилактику его осложнений.
Купирование болевого приступа при остром инфаркте миокарда – одна из важнейших задач, поскольку боль вызывает активацию симпатоадреналовой системы, и соответственно, повышение сосудистого сопротивления, частоты и силы сердечных сокращений. Все это обусловливает повышение потребности миокарда в кислороде и усугубление ишемии. Общепринятая тактика следующая: если предварительный повторный прием нитроглицерина (по 0,0005 г под язык) боль не снял, необходима терапия наркотическими анальгетиками.
Препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, обладающий анальгетическим, седативным действием и благоприятным влиянием на гемодинамику вследствие вазодидатирующих свойств: 1 мл 1% раствора разводят изотоническим раствором хлорида натрия до 20 мл (при этом 1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят в/в дробно, 25 мг каждые 5-15 мин до полного устранения болевого синдрома либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты).
Не рекомендуется вводить более 60 мг морфина в течение 12 ч. Внутривенное введение атропина в дозе 0,5 мг позволяет сгладить вагомиметические эффекты морфина на сердечный ритм и АД (брадикардию и гипотензию) и купирует тошноту и рвоту, иногда возникающие при в/в введении морфина.
Для лечения рвоты более безопасно в/в введение 10-20 мг метоклопрамида (церукала, реглана).
Угнетение дыхательного центра развивается через 7 мин. после в/в введения морфина, сохраняется около 15 мин и проявляется нарушением частоты, глубины и ритма дыхательных движений. Если пациент в сознании, можно контролировать его дыхание, громко командуя: «вдох, выдох». При значительном угнетении дыхания используется налоксон, однако он блокирует не только влияние морфина на дыхательный центр, но и обезболивающее действие препарата.
Иногда ангинозные боли удается снять только применением наркоза с закисью азота, обладающей седативным и анальгезирующим действием, в смеси с кислородом. Начинают с ингаляции кислорода в течение 13 мин., затем используется закись азота (20%) с кислородом (80%) с постепенным повышением концентрации закиси азота до 80%; после засыпания больного переходят на поддерживающую концентрацию газов – по 50%. Закись азота не влияет на функцию левого желудочка. Возникновение побочных эффектов – тошноты, рвоты, возбуждения или спутанности сознания – является показанием для уменьшения концентрации закиси азота или отмены ингаляции.
При выходе из наркоза ингалируют чистый кислород в течение 10 мин. для предупреждения артериальной гипоксемии. Вообще, кислородотерапия показана в первые 23 ч всем пациентам при остром инфаркте миокарда в связи с частым развитием гипоксемии даже при неосложненном течении заболевания и особенно необходима при застое в малом круге кровообращения. Ингаляция увлажненного кислорода через носовой катетер проводится со скоростью 4 л/мин.
Для восстановления коронарного кровотока в острейшей стадии инфаркта миокарда при отсутствии противопоказаний используют системный тромболизис. Внутривенное введение тромболитических средств не требует каких-либо сложных врачебных манипуляций, специального оборудования и достаточно эффективно, если начато в первые часы заболевания (оптимально – на догоспитальном этапе).
Установлены следующие показания к назначению тромболитиков при остром инфаркте миокарда: 1) сроки – менее 12 ч от начала возникновения болевого синдрома (чем раньше начат тромболизис, тем больше процент восстановления кардиомиоцитов, тем ниже летальность); 2) ишемия миокарда (ангинозный приступ) сохраняется более 30 мин несмотря на прием нитроглицерина; 3) подъем ST более 0,1 мВ по крайней мере в двух стандартных отведениях ЭКГ и более 0,2 мВ в двух смежных грудных отведениях (т. е. признаки острейшей стадии крупноочагового инфаркта миокарда), либо остро возникшая блокада левой ножки пучка Гиса, маскирующая очаговые изменения на ЭКГ.

Основные противопоказания к назначению тромболитической терапии подразделяют на абсолютные и относительные.
Абсолютные противопоказания: тяжелая травма, хирургическое вмешательство или травма головы в предшествующие 3 мес., желудочно-кишечное либо другое внутреннее кровотечение (легочное, маточное, гематурия и др. – за исключением менструального) в течение предшествующего месяца, геморрагический инсульт в анамнезе или любой другой инсульт в течение предшествующего года, склонность к кровотечениям, подозрение на расслаивающую аневризму аорты.
Относительные противопоказания: преходящее нарушение мозгового кровообращения в течение предшествующих 6 мес., любая внутричерепная патология, не являющаяся абсолютным противопоказанием, обострение язвенной болезни желудка или двенадцатиперстной кишки, лечение непрямыми антикоагулянтами, беременность, пункция сосудов, не поддающихся прижатию, травматичная или длительная (более 10 мин) реанимация, тяжелая артериальная гипертензия, рефрактерная к терапии, недавнее лечение патологии сетчатки лазером, беременность.
Для тромболитической терапии наиболее часто используется стрептокиназа. Преимуществами ее являются наименьшая вероятность внутричерепного кровоизлияния (препарат выбора у пожилых пациентов и при артериальной гипертензии); отсутствие необходимости лабораторного контроля (если не проводится гепаринотерапия), а также относительно невысокая стоимость. К недостаткам стрептокиназы относятся антигенные свойства, она чаще других тромболитиков вызывает аллергические реакции, гипотонию и брадикардию.
Методика внутривенного введения стрептокиназы: стрептокиназу вводят только через периферические вены, попытки катетеризации центральных вен недопустимы; перед инфузией возможно в/в введение 56 мл 25% сульфата магния, либо 10 мл кормагиезина – 200 в/в струйно, медленно (за 5 мин); «нагрузочная» доза аспирина (250-300 мг – разжевать.) дается всегда, за исключением случаев, когда аспирин противопоказан (аллергические и псевдоаллергические реакции); 1 500 000 ИЕ стрептокиназы разводят в 100 мл изотонического раствора хлорида натрия и вводят в/в за 30 мин.
Одновременного назначения гепарина при использовании стрептокиназы не требуется – предполагают, что стрептокиназа сама обладает антикоагуляционными и антиагрегационными свойствами. Показано, что внутривенное введение гепарина не снижает летальность и частоту рецидивов инфаркта миокарда, а эффективность его подкожного применения сомнительна. Если гепарин по каким-либо причинам был введен ранее, это не является препятствием к проведению тромболизиса.
Рекомендуется назначение гепарина через 4 ч после прекращения инфузии стрептокиназы. Рекомендовавшееся ранее использование гидрокортизона для профилактики анафилаксии признано не только малоэффективным, но и небезопасным в острейшей стадии инфаркта миокарда (глюкокортикоиды увеличивают риск разрыва миокарда).
К основным осложнениям тромболизиса относятся, в первую очередь, кровотечения (в т. ч. наиболее грозные – внутричерепные), развивающиеся вследствие угнетения процессов свертывания крови и лизиса кровяных сгустков. Риск развития инсульта при системном тромболизисе составляет 0,5-1,5%, обычно инсульт развивается в 1е сутки после проведения тромболизиса.
Следует однако помнить о том, что при использовании антифибринолитических средств возрастает риск реокклюзии коронарной артерии и реинфаркта, поэтому применять их необходимо лишь при угрожающих жизни кровотечениях.
Типичными осложнениями эффективного тромболизиса являются аритмии, возникающие после восстановления коронарного кровообращения (реперфузионные). Не требуют интенсивной терапии медленный узловой или желудочковый ритм (при частоте сердечных сокращений менее 120 в 1 мин и стабильной гемодинамике); наджелудочковая и желудочковая экстрасистолия (в том числе аллоритмированная); атриовентрикулярная блокада I и II (типа Мобитц I) степени.
Требуют неотложной терапии фибрилляция желудочков (необходимы дефибрилляция, комплекс стандартных реанимационых мероприятий); двунаправленная веретенообразная желудочковая тахикардия типа «пируэт» (показаны дефибрилляция, введение сульфата магния внутривенно струйно); иные разновидности желудочковой тахикардии (используют введение лидокаина либо проводят кардиоверсию); стойкая суправентрикулярная тахикардия (купируется в/в струйным введением верапамила или новокаинамида); атриовентрикулярная блокада II (типа Мобитц II) и III степени, синоатриальная блокада (внутривенно струйно вводят атропин в дозе до 2,5 мг, при необходимости проводят экстренную электрокардиостимуляцию).

 Ботвинья
Ботвинья
 Джем из сырой малины
Джем из сырой малины
 Салат «Прибой»
Салат «Прибой»
 Суп из зелёной стручковой фасоли
Суп из зелёной стручковой фасоли
 Салат из яиц и ветчины (для бутербродов)
Салат из яиц и ветчины (для бутербродов)
 Чай из ягод черноплодной рябины при сахарном диабете
Чай из ягод черноплодной рябины при сахарном диабете
 Картофельный салат с грибами, солёным или копчёным сардинопсом
Картофельный салат с грибами, солёным или копчёным сардинопсом
 Сладкая спиртовая настойка из зелёных грецких орехов
Сладкая спиртовая настойка из зелёных грецких орехов