Статья
Сахарный диабет – заболевание, обусловленное абсолютной или относительной недостаточностью инсулина и характеризующееся грубым нарушением обмена углеводов с гипергликемией и глюкозурией, а также другими нарушениями обмена веществ.
Этиология сахарного диабета. Имеют значение наследственное предрасположение, аутоиммунные, сосудистые нарушения, ожирение, психические и физические травмы, вирусные инфекции.
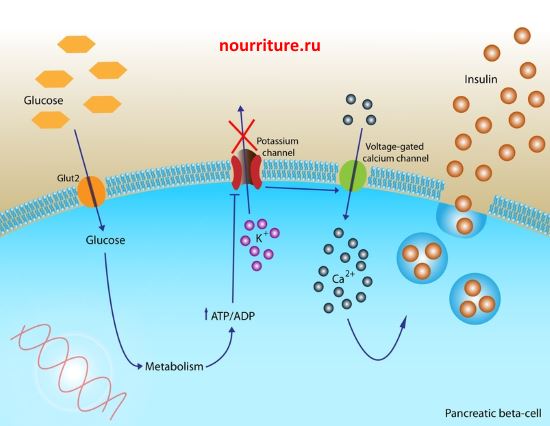
Патогенез сахарного диабета. При абсолютной недостаточности инсулина снижается уровень инсулина в крови вследствие нарушения его синтеза или секреции клетками островков Лангерганса.
Диагноз: сахарный диабет. В основе диагноза лежат:
Диагноз сахарного диабета устанавливают при концентрации глюкозы в цельной крови (венозной или капиллярной) натощак (при неоднократном определении) более 6,7 ммоль/л, в плазме — более 7,8 ммоль/л; через 2 ч после нагрузки глюкозой в цельной венозной крови более 10 ммоль/л, в цельной капиллярной крови более 11, ммоль/л, в плазме венозной крови более 11,1 ммоль/л и в плазме капиллярной крови более 12,2 ммоль/л.
Диагностика синдрома хронической передозировки инсулина основывается на анализе самочувствия больного и колебаний гликемии и глюкозурии в течение суток. В этих случаях необходимо постепенно снизить дозу инсулина: больной переводится на 4-5-разовое введение инсулина короткого действия, а затем на 2-разовое введение инсулинов короткого и средней продолжительности действия.

Этиология сахарного диабета. Имеют значение наследственное предрасположение, аутоиммунные, сосудистые нарушения, ожирение, психические и физические травмы, вирусные инфекции.
Патогенез сахарного диабета. При абсолютной недостаточности инсулина снижается уровень инсулина в крови вследствие нарушения его синтеза или секреции клетками островков Лангерганса.
Относительная инсулиновая недостаточность может являться результатом: 1) снижения активности инсулина вследствие его повышенного связывания с белком; 2) усиленного разрушения ферментами печени; 3) преобладания эффектов гормональных и негормональных антагонистов инсулина (глюкагона, гормонов коры надпочечников, щитовидной железы, гормона роста, неэтерифицированных жирных кислот); 4) изменения чувствительности инсулинзависимых тканей к инсулину.
Недостаточность инсулина приводит к нарушению углеводного, жирового и белкового обмена. Снижается проницаемость для глюкозы клеточных мембран в жировой и мышечной ткани, усиливаются гликогенолиз и глюконеогенез, возникают гипергликемия, глюкозурия, которые сопровождаются полиурией и полидипсией. Снижается образование и усиливается распад жиров, что приводит к повышению в крови уровня кетоновых тел (ацетоуксусной, воксимасляиой и продукта конденсации ацетоуксусной кислоты — ацетона). Это вызывает сдвиг кислотноосновного состояния в сторону ацидоза, способствует повышенной экскреции ионов калия, натрия, магния с мочой, нарушает функцию почек.
Щелочной резерв крови может уменьшиться до 25 об.% СО2, а уровень рН крови снизиться до 7,2-7,0. Происходит снижение буферных оснований.
Повышенное поступление неэтерифицированных жирных кислот в печень из-за липолиза приводит к повышенному образованию триглицеридов. В итоге наблюдается усиленный синтез холестерина. Снижается синтез белка, в том числе и антител, что приводит к уменьшению сопротивляемости инфекциям.
Неполноценный синтез белка является причиной развития диспротеинемии (уменьшение фракции альбуминов и увеличение бглобулинов). Значительная потеря жидкости вследствие полиурии приводит к обезвоживанию. В результате усиливается выделение из организма калия, хлоридов, азота, фосфора, кальция.
Симптомы, течение сахарного диабета. Принятая классификация сахарного диабета и смежных категорий нарушения толерантности к глюкозе, предложенная научной группой ВОЗ по сахарному диабету, выделяет:
Симптомы, течение сахарного диабета. Принятая классификация сахарного диабета и смежных категорий нарушения толерантности к глюкозе, предложенная научной группой ВОЗ по сахарному диабету, выделяет:
A. Клинические классы, к которым относятся:
- сахарный диабет (СД);
- инсулинзависимый сахарный диабет (ИЗСД, СД I типа, СД I);
- инсулиннезависимый сахарный диабет (ИНСД, СД II типа, СД II) у лиц с нормальной массой тела и у лиц с ожирением; сахарный диабет, связанный с недостаточностью питания (СДНП);
- другие типы СД, связанные с определенными состояниями и синдромами: 1) заболеваниями поджелудочной железы; 2) болезнями гормональной природы; 3) состояниями, вызванными лекарственными средствами или воздействием химических веществ; 4) изменениями инсулина и его рецепторов; 5) определенными генетическими синдромами; 6) смешанными состояниями.
Б. Нарушенная толерантность к глюкозе (НТГ):
- у лиц с нормальной массой тела;
- у лиц с ожирением;
- нарушенная толерантность к глюкозе, связанная с другими состояниями и синдромами; сахарный диабет беременных.
B. Статистически достоверные классы риска (лица с нормальной толерантностью к глюкозе, но со значительно увеличенным риском развития сахарного диабета):
- предшествовавшие нарушения толерантности к глюкозе;
- потенциальные нарушения толерантности к глюкозе.
В клинической практике наиболее часто встречаются больные с НТГ, у которых содержание глюкозы в крови натощак и в течение суток не превышает нормы, но при введении легкоусвояемых углеводов уровень гликемии превышает значения, характерные для здоровых лиц, и истинный СД: ИЗСД тип I и ИНСД тип II у лиц с нормальной массой тела или у лиц с ожирением, характерными клиническими и биохимическими симптомами заболевания.
ИЗСД (инсулинозависимый сахарный диабет) чаще развивается в возрасте до 25 лет, имеет выраженную клиническую симптоматику, часто лабильное течение со склонностью к кетоацидозу и гипогликемиям, в большинстве случаев начинается остро, иногда с возникновения диабетической комы. Содержание инсулина и С-пептида в крови ниже нормы или не определяется. Основные жалобы больных: сухость во рту, жажда, полиурия, похудание, слабость, снижение трудоспособности, повышенный аппетит, кожный зуд и зуд в промежности, пиодермия, фурункулез. Часто наблюдаются головная боль, нарушение сна, раздражительность, боль в области сердца, в икроножных мышцах.
В связи со снижением резистентности у больных СД часто развивается туберкулёз, воспалительные заболевания почек и мочевыводящих путей (пиелит, пиелонефрит). В крови определяется повышенный уровень глюкозы, в моче – глюкозурия.
ИНСД (инсулинонезависимый сахарный диабет) возникает обычно в зрелом возрасте, часто у лиц с избыточной массой тела, характеризуется спокойным, медленным началом. Уровень инсулина и С-пептида в крови в пределах нормы или может превышать её.
В некоторых случаях СД диагностируется лишь при развитии осложнений или при случайном обследовании. Компенсация достигается преимущественно диетой или пероральными гипогликемизирующими препаратами, течение без кетоза.
В зависимости от уровня гликемии, чувствительности к лечебным воздействиям и наличия или отсутствия осложнений выделяют три степени тяжести СД (сахарного диабета).
- К лёгкой степени относят случаи заболевания, когда компенсация достигается диетой, кетоацидоз отсутствует. Возможно наличие ретинопатии I степени. Обычно это больные с СД II типа.
- При среднетяжёлой степени компенсация достигается сочетанием диеты и пероральных гипогликемизирующих препаратов или введением инсулина в дозе не более 60 ЕД/сут, уровень глюкозы крови натощак не превышает 1-2 ммоль/л, имеется склонность к кетоацидозу, могут быть нерезко выраженные явления микроангиопатии.
- Тяжёлая степень СД характеризуется лабильным течением (выраженные колебания уровня сахара крови в течение суток, склонность к гипогликемии, кетоацидозу), уровень сахара крови натощак превышает 12,2 ммоль/л, доза инсулина, необходимая для компенсации, превышает 60 ЕД/сут, имеются выраженные осложнения: ретинопатия III, IV степени, нефропатия с нарушением функции почек, периферическая нейропатия; трудоспособность нарушена.
Осложнения сахарного диабета. Характерны сосудистые осложнения: специфические поражения мелких сосудов — микроангиопатии (ангиоретинопатия, нефропатия и другие висцеропатии), нейропатия, ангиопатия сосудов кожи, мышц и ускоренное развитие атеросклеротических изменений в крупных сосудах (аорта, коронарные, церебральные артерии и т. д.).
Ведущую роль в развитии микроангиопатий играют метаболические и аутоиммунные нарушения. Поражение сосудов сетчатки глаз (диабетическая ретинопатия) характеризуется дилатацией вен сетчатки, образованием капиллярных микроаневризм, экссудацией и точечными кровоизлияниями в сетчатку (I стадия, непролиферативиая); выраженными венозными изменениями, тромбозом капилляров, выраженной экссудацией и кровоизлияниями в сетчатку (II стадия, препролиферативная); при III стадии — пролиферативной — имеются перечисленные выше изменения, а также прогрессирующая неоваскуляризация и пролиферация, представляющие главную угрозу для зрения и приводящие к отслойке сетчатки, атрофии зрительного нерва.
Часто у больных СД возникают блефарит, нарушения рефракции и аккомодации, катаракта, глаукома. Хотя почки при СД часто подвергаются инфицированию, главная причина ухудшения их функции состоит в нарушении микрососудистого русла, проявляющемся гломерулосклерозом и склерозом афферентных артериол (диабетическая нефропатия).
Ведущую роль в развитии диабетической нефропатии играет, по-видимому, внутриклубочковая гипертензия в результате дисбаланса в регуляции тонуса приносящей и выносящей артериол клубочков. Клинически внутриклубочковая гипертензия проявляется увеличением скорости клубочковой фильтрации — гиперфильтрацией. Механическое давление на структуры почек приводит к повышению проницаемости базальных мембран для белков, липидов, других компонентов плазмы. Появляется протеинурия; отложения белков и липидов в межкапиллярном пространстве стимулируют склероз почечной ткани. По мере прогрессирования склеротических изменений клубочковая фильтрация снижается, постепенно развивается гипофильтрация, азотемия.
Признаком доклинической стадии диабетической нефропатии является микроальбуминурия (концентрация альбумина 20-200 мг/л в разовом анализе мочи, суточная экскреция альбумина с мочой 30-300 мг). Проба Реберга – Тареева позволяет выявить гиперфильтрацию (увеличение скорости клубочковой фильтрации более 140 мл/мин/1,73 м2).
Критериями клинической стадии диабетической нефропатии являются протеинурия (сначала перемежающаяся, затем постоянная), снижение скорости клубочковой фильтрации. Прогрессирование диффузного и узелкового гломерулосклероза сопровождается повышением АД, ведет к развитию уремического состояния. В трети случаев развивается нефротический синдром, характеризующийся массивной протеинурией (более 3,5 г в сутки), гипоальбуминемией, гиперхолестеринемией, отёками.
В терминальной стадии гломерулосклероза уровень сахара в крови может резко снижаться.
Диабетическая нейропатия – частое осложнение при длительно текущем СД; поражаются как центральная, так и периферическая нервная система. Наиболее характерна периферическая нейропатия: больных беспокоят онемение, чувство ползания мурашек, судороги в конечностях, боли в ногах, усиливающиеся в покое, ночью и уменьшающиеся при ходьбе. Отмечается снижение или полное отсутствие коленных и ахилловых рефлексов, снижение тактильной, болевой чувствительности. Иногда развивается атрофия мышц в проксимальных отделах ног. Возникают расстройства функции мочевого пузыря, у мужчин нарушается потенция. Нарушения чувствительности могут обусловливать безболевые ожоги, приводить к образованию пролежней.
Диабетическая стопа – комплекс изменений стопы, обусловленных диабетической нейропатией и атеросклеротическим поражением магистральных сосудов нижних конечностей. Провоцирующим фактором может быть травма стопы обувью. Возможные проявления: язва стопы, сначала поверхностная, а затем глубокая, проникающая в сухожилия, кость или сустав; при инфицировании – развитие остеомиелита или глубокого абсцесса, локализованной или тотальной гангрены стопы.
Диабетический кетоацидоз развивается вследствие выраженной недостаточности инсулина при неправильном лечении СД, нарушении диеты, присоединении инфекции, психической и физической травме или служит начальным проявлением заболевания. Характеризуется усиленным образованием кетоновых тел в печении увеличением их содержания в крови, уменьшением щелочных резервов крови; увеличение глюкозурии сопровождается усилением диуреза, что вызывает дегидратацию клеток, усиление экскреции с мочой электролитов; развиваются гемодинамические нарушения.
Диабетический кетоацидоз развивается вследствие выраженной недостаточности инсулина при неправильном лечении СД, нарушении диеты, присоединении инфекции, психической и физической травме или служит начальным проявлением заболевания. Характеризуется усиленным образованием кетоновых тел в печении увеличением их содержания в крови, уменьшением щелочных резервов крови; увеличение глюкозурии сопровождается усилением диуреза, что вызывает дегидратацию клеток, усиление экскреции с мочой электролитов; развиваются гемодинамические нарушения.
Диабетическая кома (кетоацидотеческая кома) развивается постепенно.
Для диабетической прекомы характерна симптоматика быстро прогрессирующей декомпенсации СД: сильная жажда, полиурия, слабость, вялость, сонливость, головная боль, отсутствие аппетита, тошнота, запах ацетона в выдыхаемом воздухе, сухость кожных покровов, артериальная гипотензия, тахикардия. Гипергликемия превышает 16,5 ммоль/л, реакция мочи на ацетон положительная, высокая глюкозурия. Если своевременно не оказана помощь, развивается диабетическая кома: спутанность и затем потеря сознания, многократная рвота, глубокое шумное дыхание типа Куссмауля, резко выраженная сосудистая гипотензия, гипотония глазных яблок, симптомы дегидратации, олигурия, анурия, гипергликемия, превышающая 16,5519,42 ммоль/л и достигающая иногда 33,355,5 ммоль/л, кетонемия, гипокалиемия, гипонатриемия, липемия, повышение остаточного азота, нейтрофильный лейкоцитоз.
При гиперосмолярной некетонемической диабетической коме отсутствует запах ацетона в выдыхаемом воздухе, имеется выраженная гипергликемия – более 33,3 ммоль/л при нормальном уровне кетоновых тел в крови, гиперхлоремия, гипернатриемия, азотемия, повышенная осмолярность крови (эффективная плазменная осмолярность выше 325 мосм/л), высокие показатели гематокрита.
Лактацидотическая кома (молочнокислая кома) возникает обычно на фоне почечной недостаточности и гипоксии, наиболее часто встречается у больных, получающих бигуаниды. В крови отмечаются высокое содержание молочной кислоты, повышение коэффициента лактат/пируват, ацидоз.

Диагноз: сахарный диабет. В основе диагноза лежат:
- наличие классических симптомов диабета: полиурии, полидипсии, кетонурии, снижения массы тела, гипергликемии;
- результаты определения уровня глюкозы в крови. В неясных случаях, а также для выявления нарушения толерантности к глюкозе проводят пробу с нагрузкой глюкозой, исследуют содержание глюкозы в крови натощак и через 2 ч после приема внутрь 75 г глюкозы, растворенной в 250-300 мл воды. У здоровых лиц с нормальной толерантностью к глюкозе гликемия натощак менее 5,6 ммоль/л, через 2 ч после приема глюкозы гликемия меньше 7,8 ммоль/л.
Диагноз сахарного диабета устанавливают при концентрации глюкозы в цельной крови (венозной или капиллярной) натощак (при неоднократном определении) более 6,7 ммоль/л, в плазме — более 7,8 ммоль/л; через 2 ч после нагрузки глюкозой в цельной венозной крови более 10 ммоль/л, в цельной капиллярной крови более 11, ммоль/л, в плазме венозной крови более 11,1 ммоль/л и в плазме капиллярной крови более 12,2 ммоль/л.
Нарушение толерантности к глюкозе фиксируется, если гликемия натощак в цельной венозной или капиллярной крови менее 6,7 ммоль/л, уровень гликемии через 2 ч после нагрузки глюкозой в цельной венозной и капиллярной крови соответственно 6,7-10 ммоль/л, в плазме венозной и капиллярной крови соответственно 7,811,1 ммоль/л и 8,9–12,2 ммоль/л. Важное значение имеют результаты определения содержания глюкозы в моче, гликозилированного гемоглобина, показателей липидного обмена.
Глюкозурия появляется при повышении уровня глюкозы в крови выше 8,88.ммоль/л. Гликозилированный гемоглобин (HbAl или HbAlc) представляет собой усреднённый по времени показатель концентрации глюкозы за 68 недель, предшествующих измерению: этот показатель используется для выявления нарушений углеводного обмена и для контроля компенсации сахарного диабета.
Для дифференциального диагноза СД I и II типов, а также для выявления инсулинопотребности при СД II оценивают уровень С-пептида натощак и после стимулирующей пробы с глюкагоном (снижение уровня стимулированного С-пептида свидетельствует о потребности в экзогенном инсулине).
Лечение. Используют диетотерапию, пероральные гипогликемизирующие препараты и инсулин, лечебную физкультуру. Цель терапевтических мероприятий – нормализация нарушенных обменных процессов и массы тела, сохранение или восстановление работоспособности больных, предупреждение или лечение сосудистых осложнений.
Лечение. Используют диетотерапию, пероральные гипогликемизирующие препараты и инсулин, лечебную физкультуру. Цель терапевтических мероприятий – нормализация нарушенных обменных процессов и массы тела, сохранение или восстановление работоспособности больных, предупреждение или лечение сосудистых осложнений.
Диета обязательна при всех клинических формах СД. Основные её принципы: индивидуальный подбор суточной калорийности; содержание физиологических количеств белков, жиров, углеводов и витаминов; исключение легкоусвояемых углеводов; дробное питание с равномерным распределением калорий и углеводов.
Расчёт суточной калорийности производят с учётом массы тела и физической нагрузки. При умеренной физической активности диету строят из расчета 30-35 ккал на 1 кг идеальной массы тела (рост в сантиметрах минус 100). При ожирении калорийность уменьшают до 20-25 ккал на 1 кг идеальной массы тела. Соотношение белков, жиров и углеводов в пище должно быть близким к физиологическому: 10-15% общего числа калорий приходится на белки, 20-30% — на жиры и 50-60% – на углеводы. Диета должна содержать не менее 1-1,5 г белка на 1 кг массы тела, 4,5-5 г углеводов и 0,75-1,5 г жиров в сутки.
Следует придерживаться тактики ограничения или полного исключения из пищи рафинированных углеводов, использования сахарозаменителей. Однако общее количество углеводов должно составлять не менее 125 г в день с целью предупреждения кетоацидоза. Диета должна содержать малое количество холестерина и насыщенных жиров: из общего количества жиров около 2/3 должно приходиться на моно и поликенасыщенные жирные кислоты (подсолнечное, оливковое, кукурузное, хлопковое масло).
Пищу принимают дробно 4-5 раз в день, что содействует лучшему её усвоению при минимальной гипергликемии и глюкозурии. Общее количество потребляемой пищи в течение дня распределяется обычно следующим образом: первый завтрак 25%, второй завтрак – 10-15%, обед – 25%, полдник – 5-10%, ужин – 25%, второй ужин – 5-10%.
Набор продуктов составляют по соответствующим таблицам. Целесообразно включать в рацион питания продукты, богатые пищевыми волокнами.
Содержание в пище поваренной соли не должно превышать 10 г в сутки в связи со склонностью больных к артериальной гипертензии, поражениям сосудов и почек.
В виде самостоятельного метода лечения диетотерапию применяют при нарушении толерантности к углеводам и легкой форме ИНСД. Показаны дозированные адекватные ежедневные физические нагрузки, усиливающие утилизацию глюкозы тканями.
Таблегированные сахароснижающие препараты относятся к двум основным группам: сульфаниламидам и бигуанидам; при лечении ИНСД используют также препараты, замедляющие всасывание углеводов в кишечнике (акарбоза).
Сульфаниламидные препараты являются производными сульфанилмочевины. Их сахароснижающее действие обусловлено стимуляцией высвобождения инсулина из (клеток поджелудочной железы и усилением его синтеза, восстановлением количества и чувствительности рецепторов клетки к глюкозе, экстрапанкреатическим действием (повышают чувствительность периферических тканей к инсулину, способствуют утилизации глюкозы в печени и мышцах). Препараты оказывают также антилиполитическое действие. Показания к применению: ИНСД средней тяжести без выраженного ожирения при отсутствии компенсации заболевания на фоне применения диеты, увеличения физических нагрузок.
Различают сульфаниламидные препараты I и II генерации. Сульфаниламидные препараты I генерации в настоящее время практически не применяются. Сульфаниламидные препараты II генерации: глибенкламид (манилил, даонил, эуглюкан, суточная доза 1,25-20 мг), гликвидон (глюренорм, суточная доза 30-120 мг), гликлазид (диамикрон, предиан, диабетон, суточная доза 80-320 мг), глипизид (минидиаб, суточная доза 1,25-25 мг), глимепирид (амарил, суточная доза 18 мг в сутки).
Во избежание гипогликемии лечение сульфаниламидными препаратами начинают с малых доз, постепенно повышая их при необходимости. Продолжительность действия сульфаниламидов – от 10 до 24 ч. Обычно их назначают за 30-40 мин до приёма пищи.
Необходимо учитывать, что почти все сульфаниламидные препараты выводятся почками, за исключением гликвидона (глюренорма), выводящегося из организма преимущественно кишечником, поэтому последний может использоваться при почечной недостаточности. Некоторые препараты, например гликлазид (диабетон), оказывают нормализующее действие на реологические свойства крови – уменьшают агрегацию тромбоцитов (препарат выбора при микрососудистых осложнениях диабета).
Наиболее выраженным гипогликемизирующим действием обладает глибенкламид (манинил), его применение целесообразно при неэффективности других препаратов (гликлазида, глимепирида и др.). Преимущества глимепирида – меньшая дозировка, быстрое начало действия и большая его продолжительность (принимается 1 раз в сутки), низкая вероятность развития гипогликемии.
При ИНСД средней тяжести препараты сульфанилмочевины могут быть использованы в комбинации с бигуанидами; при отсутствии компенсации углеводного обмена на фоне терапии пероральными сахароснижающими средствами препараты сульфонилмочевины могут применяться в комбинации с инсулином.
Комбинированное лечение инсулином и сульфаниламидами проводится также в ряде случаев при небольших операциях, при наличии инфекции, при поражении почек и печени без выраженных нарушений их функции. Не целесообразно одновременное применение двух препаратов сульфонилмочевины одновременно.
Побочные действия при применении сульфаниламидных препаратов редки и выражаются лейко- и тромбоцитопенией, кожными аллергическими реакциями, нарушением функции печени, почек и желудочно-кишечными расстройствами. При передозировке могут возникать гипогликемические явления.
Бигуаниды являются производными гуанидина. В настоящее время применяют только один препарат из этой группы – метформин (сиофор). Начальная доза 250-500 мг утром, при необходимости дозу увеличивают до 500 мг 3 раза в сутки или 850 мг 2 раза в сутки; максимальная суточная доза – 3 г.
Антигипергликемический эффект бигуандидов обусловлен снижением иериферической инсулинорезистеитностй и усилением поглощения глюкозы скелетными мышцами, подавлением продукции глюкозы печенью. Важное свойство бигуанидов – торможение липогенеза и усиление липолиза. Показанием к применению метморфина является ИНСД (II тип) средней тяжести при невозможности компенсации заболевания на фоне диетотерапии. Препарат назначается главным образом больным с избыточной массой тела, при резистентности к сульфаниламидам. Применяются в комбинации с инсулином, особенно у больных с избыточной массой тела.
Используется также комбинированная терапия бигуанидами и сульфаниламидами, позволяющая получить максимальный сахаропонижающий эффект при минимальных дозах препаратов.
Побочные явления бигуандидов: нарушения функции желудочно-кишечного тракта (ощущение металлического вкуса во рту, анорексия, тошнота, рвота, поносы) и печени, аллергические реакции в виде кожных высыпаний. При использовании больших доз, склонности к гипоксии, наличии сердечной недостаточности, нарушении функции печени и почек может развиваться токсическая реакция в виде повышения содержания в крови молочной кислоты (развитие лактатацидоза). При длительном приёме возможно нарушение всасывания в желудочно-кишечном тракте витамина В12 и фолиевой кислоты.
Общие противопоказания к назначению пероральных сахароснижающих средств: кетоацидоз, кетоацидотическая, гиперосмолярная, лактацидотическая кома, беременность, лактация, обширные операции, тяжелые травмы, инфекции, выраженные нарушения функции почек и печени, заболевания крови с лейкопенией или тромбоцитопенией.
Акарбоза – ингибитор пищеварительных ферментов – нарушает всасывание углеводов из кишечника. Начальная доза 50 мг 3 раза в сутки, средняя доза – 100 мг 3 раза в сутки, максимальная терапевтическая доза 200 мг 3 раза в сутки. Применяется самостоятельно (в виде монотерапии препарат наиболее эффективен при нормальной гликемии натощак и при гипергликемии после приёма пищи) или в составе комбинированной терапии при ИНСД.
Побочные явления акарбозы: метеоризм, диарея, повышение активности трансаминаз, снижение уровня сывороточного железа. Преимущество препарата – отсутствие гипогликемических реакций. Противопоказания – заболевания желудочно-кишечного тракта (язвенный колит, грыжи различной локализации).
Критерий компенсации СД II типа: гликемия натощак менее 6,1 ммоль/л, через 2 ч после приёма нищи — ниже 8,1 ммоль/л, гликилированный гемоглобин HbAlc — ниже 6,5%; при назначении сульфаниламидных препаратов — нормальный уровень сахара отсутствие глюкозурии, кетоиурии, гиперлипидемии, АД ниже 140/90 мм рт. ст., индекс массы тела ниже 25. На начальном этапе лечения допускаются повышение уровня сахара крови натощак до 7,8 ммоль/л, в течение суток до 10 ммоль/л. При отсутствии нестабильной стенокардии, инфарктов миокарда и инсультов в анамнезе добиваться уровня гликемии натощак менее 6,1 ммоль/л целесообразно в том случае, если пациент в состоянии регулярно контролировать уровень гликемии и принимать правильные решения на основании полученных при самоконтроле данных.
Инсулинотерапию назначают при следующих показаниях: СД I типа, кетоацидоз различной степени тяжести, кетоацидотическая, гиперосмолярная, лактацидотическая кома, истощение больного, тяжёлые формы СД с наличием осложнений, инфекции, оперативные вмешательства; беременность, роды, лактация (при любой форме и тяжести СД), наличие противопоказаний к применению пероральных гипогликемизирующих препаратов или их недостаточной эффективности.
По видовой принадлежности различают инсулин человеческий, свиной и полученный из поджелудочных желёз крупного рогатого скота.
Говяжий инсулин отличается от человеческого тремя аминокислотами, свиной – одной, т. е. свиной инсулин обладает меньшей антигенной активностью. Во избежание осложнений в настоящее время преимущественно применяют монокомпонентные препараты человеческого и свиного инсулина. Они обладают меньшими аллергизирующими свойствами, поэтому значительно реже вызывают аллергические реакции, а также липоатрофии.
Препараты человеческого инсулина безусловно показаны при впервые выявленном СД I типа, особенно в детском и юношеском возрасте, при беременности, аллергии к свиному инсулину, инсулинорезистентности на фоне терапии препаратами свиного инсулина.
При переходе от использования препаратов животного происхождения к применению человеческих инсулинов среднесуточную дозу инсулина уменьшают на 10-20%.
Препараты инсулина различаются по длительности действия. Препараты короткого действия (актрапид МС и НМ, илетин II регуляр. хумулин регуляр, инсуман рапид, берлинсулин Н нормаль и др.) необходимы для быстрого устранения острых нарушений обмена веществ (особенно в состоянии прекомы и комы), а также при острых осложнениях, вызванных инфекцией, травмой. При п/к введении начало действия через 15 мин – 1ч, максимум действия – через 1-4 ч, продолжительность действия – 5-8 ч; при в/в введении начало действия – через 15 мин, максимум через 30 мин, продолжительность действия – 1ч.
Инсулин короткого действия (простой инсулин) применим при любой форме СД, однако кратковременность действия делает необходимым его введение до 3-5 раз в сутки.
При декомпенсации СД простой инсулин вводят 4-5 раз в сутки. Применение препарата позволяет также определить истинную потребность в инсулине.
При постоянном лечении простой инсулин используется в комбинации с пролонгированным препаратом. Среди пролонгированных различают препараты инсулина средней продолжительности и длительного действия. К препаратам инсулина средней продолжительности действия относятся протафан МС и НМ, монотард НМ, илетин II НПХ; хумулин НПХ, инсуман базаль, берлинсулин Н базаль и др. Начало действия – через 1,5-2 ч, максимум действия – через 4-10 ч, продолжительность действия – 10-24 ч.
Замедление скорости всасывания инсулина в препаратах типа суспензия цинкинсулина аморфного (ИЦСА) обусловлено наличием кристаллов инсулина различной величины, в препаратах на нейтральном протамиие Хагедорна (НПХИ) достигается с помощью протамина (белка, получаемого из молок лососевых рыб). В отличие от ИЦС, препараты средней продолжительности действия на нейтральном протамине Хагедорна (НПХИ) можно смешивать с инсулинами короткого действия (той же фирмы) в любых пропорциях.
Препараты длительного действия (ультратард НМ, хумулин ультралента) всасываются ещё медленнее в связи с крупнокристаллическим состоянием инсулина; начало действия через 4 ч, максимум – через 8-24 ч, длительность действия 24-28 ч.
Комбинированные препараты инсулина представляют собой различную комбинацию инсулинов короткого и средней продолжительности действия в соотношениях 50:50, 40:60, 30:70, 20:80.
Препараты короткого действия могут применяться п/к, в/м и в/в, пролонгированные препараты – только п/к. Помимо обычных шприцов, для инъекций инсулина могут применяться специальные инъекторы – шприц-ручки.
Основным критерием, определяющим дозу инсулина, является уровень глюкозы крови, однако рассчитать потребность в экзогенном инсулине бывает трудно из-за различной индивидуальной реакции и чувствительности к инсулину в разные периоды заболевания. Для определения потребности в инсулине и получения компенсации вводят инсулин короткого действия 4-5 раз в сутки, по достижении компенсации больных переводят на инъекции пролонгированных инсулинов в сочетании с инсулином короткого действия.
Считается, что суточная потребность в инсулине составляет около 0,6-0,7 ЕД/кг в сутки (при впервые выявленном диабете доза инсулина составляет обычно 0,5 ЕД/кг в сутки); она должна на 1/3 покрываться инсулином короткого действия и на 2/3 – инсулином пролонгированного действия. При этом суточную дозу инсулина распределяют так, чтобы 2/3 дозы составлял инсулин, действие которого приходится на утренние часы. Интервал между инъекцией и приёмом пищи подбирают индивидуально, обычно он составляет 15-30 мин.
Рекомендуются следующие схемы инсулинотерапии: 1) перед завтраком – введение инсулина короткого действия в сочетании с препаратом средней продолжительности, перед ужином – короткого действия и перед сном – средней продолжительности действия; 2) инсулин короткого действия перед завтраком, обедом и ужином, на ночь – инсулин длительного действия; 3) инсулин длительного действия утром, инсулин короткого действия перед завтраком, обедом и ужином.
При традиционной инсулинотерапии возможно применение стандартных смесей инсулина короткого и средней продолжительности действия. При этом пациент должен питаться по определенной схеме. Лучше соотнести «пики секреции» инсулина с периодами посталиментарной гипергликемии. Таким образом в определённой степени имитировать нормальную секрецию инсулина позволяет интенсивная инсулинотерапия.
Фоновая инсулинемия поддерживается инъекциями пролонгированного инсулина, а перед приёмами пищи больной вводит различные дозы инсулина короткого действия.
Наиболее часто используется следующая схема интенсивной инсулинотерапии: введение инсулина средней продолжительности действия перед завтраком и на ночь, короткого действия – перед завтраком, обедом и ужином. При этом больной несколько раз в день определяет уровень глюкозы и учитывает эти показатели (равно как и запланированное на этот приём пищи количество углеводов) при выборе дозы инсулина.
Интенсивная инсулинотерапия позволяет добиться более стойкой компенсации сахарного диабета и уменьшает риск развития осложнений сахарного диабета – ретинопатии, нефропатии, нейропатии, однако рекомендовать её можно только больным с сохраненным интеллектом, обученным методам самоконтроля, принципам лечения СД, тактике при неотложных состояниях и имеющим все необходимые для самоконтроля средства. Критерий компенсации СД I: гликемия не должна превышать в течение суток 10 ммоль/л. Необходимо также учитывать отсутствие гипогликемии, признаков декомпенсации, трудоспособность больного, длительность заболевания, наличие сердечно-сосудистых нарушений. Поэтому в каждом конкретном случае к критериям компенсации необходим индивидуальный подход. Завышение доз инсулина, стремление добиться нормогликемии и аглюкозурии, особенно при применении одной инъекции инсулина суточного действия, может привести к развитию у больного синдрома хронической передозировки инсулина (синдрома Сомоджи). Вечерняя и ночная гипогликемия (максимум действия инсулинов суточного действия) вызывает реактивную гипергликемию, которая и фиксируется при определении гликемий натощак. Это может побудить врача увеличить дозу инсулина и привести к ещё более выраженным колебаниям уровня глюкозы в крови (т. е. усилить лабильность течения заболевания).
Диагностика синдрома хронической передозировки инсулина основывается на анализе самочувствия больного и колебаний гликемии и глюкозурии в течение суток. В этих случаях необходимо постепенно снизить дозу инсулина: больной переводится на 4-5-разовое введение инсулина короткого действия, а затем на 2-разовое введение инсулинов короткого и средней продолжительности действия.
При лечении препаратами инсулина может развиться гипогликемия – состояние, обусловленное резким снижением уровня глюкозы в крови. Провоцирующими моментами являются: нарушение диеты и режима питания, передозировка инсулина, тяжёлая физическая нагрузка.
Симптомы гипогликемии: резкая слабость, потливость, чувство голода, возбуждение, дрожание рук, головокружение, немотивированные поступки. Если не дать больному легкоусвояемых углеводов, то возникают судороги, утрачивается сознание – развивается гипогликемическая кома. Особенно опасны гипогликемии у больных пожилого и старческого возраста из-за возможности развития ишемии миокарда и нарушения мозгового кровообращения.
Частые гипогликемии способствуют прогрессированию сосудистых осложнений. Тяжёлые и длительные гипогликемии могут привести к необратимым дегенеративным изменениям в ЦНС.
Другое осложнение инсулинотерапии – аллергические реакции: местная (покраснение, уплотнение и зуд кожи в месте введения инсулина) или общая, которая проявляется слабостью, высыпанием на коже (крапивница), генерализованным зудом, повышением температуры, редко может развиться анафилактический шок.
Инсулинорезистентность – большая потребность в инсулине для достижения компенсации. Считается, что доза инсулина у больных СД должна составлять около 0,6-0,7 ЕД/кг. Инсулинорезистентность развивается в результате снижения количества или афинности рецепторов к инсулину, образования антител к инсулину или его рецепторам, вследствие разрушения инсулина протеолитическими ферментами.
Различают 3 степени инсулинорезистентности: лёгкую (суточная потребность в инсулине не более 80-120 ЕД), средней тяжести (суточная потребность 120-200 ЕД) и тяжёлую (суточная потребность более 200 ЕД инсулина).
В местах инъекции инсулина могут развиваться липодистрофии (гипертрофическая или атрофическая). В основе лежат иммунные процессы, приводящие к деструкции подкожной клетчатки. Их развитие не зависит от дозы вводимого инсулина, компенсации или декомпенсации диабета.
Инсулиновые отёки являются редким осложнением и наблюдаются при декомпенсации сахарного диабета.
Лечение осложнений сахарного диабета
При возникновении кетоацидоза назначают дробное введение простого инсулина (дозировка индивидуальная), в рационе ограничивают жиры (до 20-30 г), увеличивают количество легкоусвояемых углеводов (300-400 г/сут и более), назначают витамины С, группы В, кокарбоксилазу, щелочное питье, ксилит.
При прекоматозном состоянии необходима срочная госпитализация, отменяют препараты инсулина продленного действия, дробно вводят п/к простой инсулин (в 4-5 инъекциях). Начальная доза обычно не превышает 20 ЕД, последующие введения дозируют с учётом динамики клинической картины и уровня гликемии. Рекомендуются щелочное питье, ксилит. Одновременно с введением первой дозы инсулина начинают капельное вливание изотонического раствора хлорида натрия (1,5-2 л в течение 2-3 ч).
Лечение кетоацидотической комы проводят в стационаре. Мероприятия направлены на компенсацию углеводного, жирового, белкового, водно-электролитного обмена и предупреждение вторичных осложнений.
В настоящее время получил признание метод лечения небольшими дозами инсулина, вводимого внутривенно, режим малых доз инсулина. Это обеспечивает высокий стабильный уровень инсулина в крови, уменьшает его количество, необходимое для купирования коматозного состояния, способствует плавному снижению гликемии, более быстрой ликвидации кетоза, уменьшает возможность развития гипогликемии.
Внутривенно (струйно) вводят инсулин короткого действия в дозе 10 ЕД, затем проводится постоянная в/в инфузия инсулина со скоростью 6-10 ЕД/ч. Для этого 50 ЕД инсулина разводят в 500 мл изотонического раствора хлорида натрия, полученную смесь взбалтывают.
С целью адсорбции инсулина на стенках системы через неё пропускают 50 мл смеси струйно (т. е. первые 50 мл раствора из системы для переливания удаляют). Затем раствор инсулина вводят со скоростью 60-100 мл/ч. Вместо в/в инфузии возможно в/м введение инсулина в прямую мышцу живота; в этом случае доза препарата в 1-й час составляет 20 ЕД, затем ежечасно вводят по 6 ЕД инсулина короткого действия. Уровень гликемии и рН крови определяют каждый час. Если в течение 2-3 ч от начала терапии содержание глюкозы в крови не снижается, дозу инсулина в последующий час необходимо удвоить. При снижении гипергликемии до 12-14 ммоль/л скорость инфузии инсулина снижают вдвое – до 3 ЕД/ч, при нормализации рН переходят на п/к введение инсулина по 6 ЕД каждые 2 ч, затем – каждые 4 ч в той же дозе.

С целью регидратации вводят внутривенно изотонический раствор хлорида натрия – 1 л в течение 1го часа, следующий – в течение 2-го часа, третий – в течение 3-го часа (общая потребность может составлять 5-10 л). При снижении гликемии до 14 ммоль/л вводят 5% раствор глюкозы, скорость инфузии зависит от показателей гемодинамики. Для улучшения окислительных процессов в инфузируемый раствор добавляют 150-200 мл кокарбоксилазы и 5 мл 5% раствора аскорбиновой кислоты.
Прекращение инфузионной терапии возможно при восстановлении сознания, отсутствии тошноты, рвоты, появлении у больного возможности принимать жидкость самостоятельно. Для коррекции электролитных сдвигов в капельницу добавляют 10% раствор хлорида калия.
При отсутствии экспресс-диагностики уровня калия в крови в/в введение хлорида калия начинают спустя 2 ч от начала регидратации и инсулинотерапии со средней скоростью 1,5 г в час. Лечение проводится под контролем содержания калия в сыворотке крови, выделительной функции почек и мониторного ЭКГ- наблюдения; при достижении уровня калия в плазме 6 ммоль/л введение хлорида калия прекращают.
При гиперлактацидемической коме для устранения ацидоза вводят гидрокарбонат натрия под контролем рН. По показаниям – строфантин (коргликон), кордиамин, мезатон, антибиотики. После восстановления сознания в течение 3-4 дней продолжают дробное введение инсулина и постепенно расширяют диету. В дальнейшем переводят на обычную комбинированную инсулинотерапию.
Основной принцип лечения микроангиопатии – полная компенсация обменных нарушений, достигаемая адекватной диетой и инсулинотерапией (или пероральными сахароснижающими средствами). Используют ангиопротекторы и антиагреганты (дицинон, диваскан, пармидин, ацетилсалициловая кислота, трентал, тиклид), препараты, понижающие содержание в крови холестерина и липопротеидов (липостабил, статины, фибраты), препараты никотиновой кислоты (никошпан, компламин), витамины (аскорутин, витамины группы В, ретинол), антагонисты кальция (верапамил, коринфар и др.).
Для лечения ретинопатии применяют коагуляцию при помощи лазера, для лечения неосложненной нейропатии – препараты липоевой кислоты (эспалипон, тиоктацид), витамины группы В, содержащие бенфотиамин (мильгамма), физиотерапевтические методы (индуктотермия, электрофорез и др.).
Лечение диабетической нефропатии направлено на устранение внутрипочечной и системной артериальной гипертензии, предпочтение отдается ингибиторам АПФ. При появлении протеинурии применяется низкобелковая и бессолевая диета, проводится коррекция гиперлипидемии; при развитии уремии проводится соответствующая терапия. Для устранения гипогликемии назначают внутрь легкоусвояемые углеводы или в/в 40% раствор глюкозы (20-100 мл), адреналин, глюкагон (в/м). Для устранения аллергических реакций используют метод быстрой десенсибилизации, вводят препараты инсулина другого типа либо более, очищенные препараты инсулина (монокомпонентные, монопиковые). При инсулинорезистентности применяют очищенные препараты инсулина, преднизолон (20-40 мг) с постепенным снижением дозы, комбинированное лечение – инсулин и пероральные гипогликемизирующие средства.
При наличии липодистрофии рекомендуется обкалывание инсулином, электрофорез с лидазой. Большое значение в лечении СД имеет обучение больных методам самоконтроля, особенностям гигиенических процедур, так как это является основой поддержания компенсации СД, предупреждения осложнений и сохранения трудоспособности.

 Заколот из курицы
Заколот из курицы
 Салат "Оливье" (1947 г.)
Салат "Оливье" (1947 г.)
 Закуска из яблок и крапивы
Закуска из яблок и крапивы
 Салат-ассорти с отварной рыбой
Салат-ассорти с отварной рыбой
 Салат из квашеной капусты с сельдью
Салат из квашеной капусты с сельдью
 Салат из зубатки с брынзой
Салат из зубатки с брынзой
 Бутерброды с селёдочным маслом
Бутерброды с селёдочным маслом
 Яблоки по-французски
Яблоки по-французски
 Суп картофельный с салакой, килькой, хамсой или тюлькой
Суп картофельный с салакой, килькой, хамсой или тюлькой